L’ipertensione arteriosa, spesso definita come il “killer silenzioso”, è una delle principali cause di morbilità e mortalità cardiovascolare in Italia e nel mondo. Sebbene la medicina moderna abbia compiuto notevoli progressi nella diagnosi e nella terapia di questa condizione, sono ancora milioni gli italiani che ne soffrono senza saperlo o senza riuscire a raggiungere un controllo efficace dei valori pressori. Eppure, esiste un’abitudine quotidiana, semplice ma potentissima, che può davvero fare la differenza nel prevenire e gestire la pressione alta: il monitoraggio regolare della pressione arteriosa. In questo articolo analizzeremo dati aggiornati, linee guida, errori da evitare e consigli pratici per adottare questa strategia nella vita di tutti i giorni, fornendo una panoramica completa e autorevole su come affrontare l’ipertensione.
Pressione alta in Italia: una fotografia aggiornata
I numeri dell’ipertensione in Italia sono impressionanti e impongono una riflessione sulla portata del fenomeno. Secondo le statistiche più recenti, la prevalenza della pressione alta varia dal 31% al 49% della popolazione adulta, con una netta differenza tra uomini (fino al 49% fra i 35-74 anni) e donne (39% nello stesso gruppo d’età). Questi dati, raccolti dal Progetto Cuore dell’Istituto Superiore di Sanità (ISS) nel biennio 2023-2024, evidenziano che il 37% degli uomini e il 23% delle donne presentano valori pressori elevati, percentuali che salgono rispettivamente al 49% e 39% se si considerano anche coloro che assumono farmaci antipertensivi.
La distribuzione dell’ipertensione è tutt’altro che omogenea sul territorio nazionale. Alcune regioni, come la Toscana, registrano tassi molto alti tra gli uomini (49%), mentre in Lombardia la percentuale scende al 26%. Complessivamente, si stima che siano colpiti tra i 14,6 e i 18 milioni di adulti italiani di età compresa tra 30 e 79 anni. Tuttavia, solo il 33% di coloro che hanno ricevuto una diagnosi di ipertensione riesce a mantenere la pressione sotto controllo in modo efficace, nonostante il 70% sia consapevole del problema e il 64% sia in trattamento farmacologico.
Un dato particolarmente allarmante riguarda la consapevolezza della patologia: circa un terzo degli italiani con valori pressori elevati non sa di soffrire di ipertensione. Inoltre, le nuove linee guida internazionali hanno ampliato la platea degli individui da monitorare, introducendo la categoria della “pressione elevata” (120-139/70-89 mmHg), che interessa potenzialmente metà della popolazione adulta.
Conseguenze dell’ipertensione non trattata
L’ipertensione cronica può portare, nel tempo, a gravi complicanze organiche:
- Cardiopatie: Il cuore lavora costantemente contro una resistenza maggiore, favorendo l’ipertrofia ventricolare sinistra e infine l’insufficienza cardiaca.
- Ictus e malattie cerebrovascolari: L’aumento della pressione danneggia le arterie cerebrali, accrescendo il rischio di ictus ischemico ed emorragico.
- Nefropatia: I reni sono particolarmente sensibili ai danni da ipertensione, che può portare a insufficienza renale cronica.
- Danni vascolari: La persistenza di valori pressori elevati accelera l’aterosclerosi e aumenta il rischio di aneurismi e arteriopatie periferiche.
Tutto ciò comporta non solo un impatto sulla qualità della vita, ma anche un’enorme pressione sui costi sanitari e sociali.
Cosa significa davvero “pressione alta” oggi: le nuove linee guida
L’interpretazione dei valori pressori si è evoluta negli ultimi anni. Tradizionalmente, si parlava di ipertensione per valori uguali o superiori a 140/90 mmHg. Tuttavia, le più recenti linee guida della Società Europea di Cardiologia (ESC 2024) e della Società Europea dell’Ipertensione (ESH 2023), recepite anche in Italia da SIIA, SIMI e ISS, hanno introdotto una classificazione più articolata.
- Pressione normale: inferiore a 120/80 mmHg.
- Pressione elevata: tra 120-139/70-89 mmHg.
- Ipertensione: pari o superiore a 140/90 mmHg.
Questa distinzione non è solo semantica. L’introduzione della categoria “pressione elevata” serve a coinvolgere nella prevenzione una fascia molto più ampia di persone, promuovendo un approccio proattivo che mira a ridurre il rischio cardiovascolare già nei soggetti apparentemente sani. Secondo le linee guida, il target terapeutico ideale per la maggior parte dei pazienti dovrebbe essere inferiore a 130/80 mmHg, con l’obiettivo di ridurre significativamente la probabilità di eventi gravi come ictus e infarto.
Non bisogna sottovalutare i soggetti con “pressione elevata”, che rappresentano una categoria a rischio di progressione verso l’ipertensione conclamata, soprattutto se associata ad altri fattori di rischio come obesità, diabete, sedentarietà e familiarità per malattie cardiovascolari. La prevenzione primaria, basata su modifiche dello stile di vita e monitoraggio costante, diventa quindi fondamentale.
Altri fattori di rischio correlati
Il rischio di sviluppare ipertensione e le sue complicanze aumenta in presenza di:
- Diabete mellito
- Colesterolo LDL elevato
- Storia familiare di malattie cardiovascolari precoci
- Sedentarietà
- Consumo eccessivo di sale
- Stress cronico
L’abitudine quotidiana che può fare la differenza: il monitoraggio regolare della pressione
Sebbene dieta, attività fisica e terapia farmacologica siano pilastri fondamentali per la gestione dell’ipertensione, un’abitudine si distingue per la sua efficacia preventiva e di controllo: la misurazione regolare della pressione arteriosa. Questa semplice azione quotidiana permette di identificare precocemente valori alterati, prevenire le complicanze e valutare l’efficacia della terapia.
Perché misurare regolarmente la pressione?
Le evidenze scientifiche confermano che molti casi di ipertensione restano silenti per anni, favorendo danni a cuore, cervello, reni e vasi sanguigni. La misurazione regolare consente di:
- Individuare precocemente valori fuori norma, anche quando non si manifestano sintomi.
- Monitorare l’andamento della pressione nel tempo, soprattutto nei soggetti a rischio (età avanzata, sovrappeso, familiarità).
- Valutare l’efficacia delle modifiche dello stile di vita e della terapia farmacologica.
- Ridurre la probabilità di eventi acuti come ictus e infarto: abbassare la pressione sistolica di 10 mmHg riduce il rischio di ictus del 40% e di infarto del 20-25%, secondo le statistiche più aggiornate.
Come e quando controllare la pressione?
Le linee guida ESC/ESH raccomandano:
- Per chi ha “pressione elevata” (120-139/70-89 mmHg): misurazione ogni 2-3 anni, anche in assenza di sintomi.
- Per chi è già iperteso o in terapia: controlli più ravvicinati, secondo indicazione medica, per verificare il raggiungimento dei target terapeutici.
- Per gli anziani e i soggetti fragili: cautela nel perseguire target troppo bassi, per evitare effetti collaterali come ipotensione e cadute.
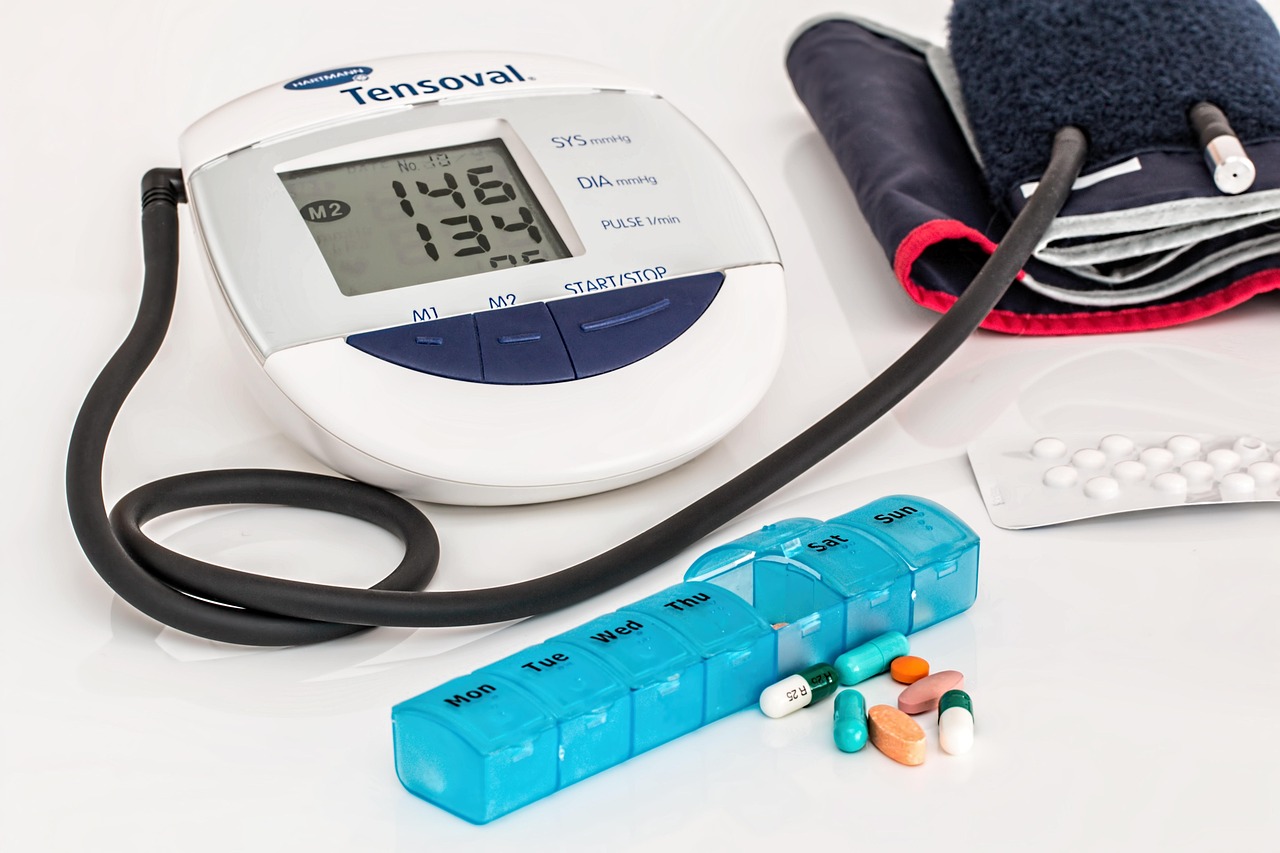
È fondamentale utilizzare strumenti validati, seguire le corrette modalità di misurazione (seduti, a riposo, senza aver fumato o bevuto caffè da almeno 30 minuti) e, quando possibile, annotare i valori su un diario da condividere con il proprio medico.
Guida pratica alla misurazione domiciliare della pressione
Per ottenere dati affidabili e utili alla valutazione clinica, è importante seguire alcune semplici regole:
- Utilizzare un apparecchio elettronico validato, preferibilmente a bracciale (non da polso o da dito).
- Effettuare la misurazione sempre alla stessa ora, preferibilmente al mattino prima di colazione e alla sera prima di cena.
- Sedere comodamente, con la schiena appoggiata e il braccio all’altezza del cuore.
- Rimanere a riposo almeno 5 minuti prima della misurazione.
- Evitare di parlare o muoversi durante la misurazione.
- Ripetere la misurazione due volte a distanza di 1-2 minuti, registrando entrambi i valori.
- Non misurare la pressione subito dopo sforzi fisici, pasti abbondanti, fumo o assunzione di caffeina.
La raccolta regolare dei dati (ad esempio per una settimana ogni mese) offre al medico una visione più accurata rispetto alla singola misurazione occasionale in ambulatorio (“effetto camice bianco”).
App e strumenti digitali per il monitoraggio
Esistono numerose applicazioni e strumenti digitali che permettono di registrare e condividere facilmente i valori della pressione con il proprio medico. Alcuni dispositivi moderni sono dotati di Bluetooth e si collegano direttamente allo smartphone, facilitando la gestione a distanza e il monitoraggio continuo, specialmente nei pazienti anziani o con difficoltà di movimento.
Prevenzione e stile di vita: le altre abitudini che contano
Il monitoraggio costante della pressione è solo il primo passo. Le linee guida internazionali e nazionali sottolineano l’importanza di un approccio olistico, che coinvolga tutte le abitudini quotidiane in grado di influire sulla salute cardiovascolare. In particolare, la prevenzione primaria si fonda sulla modifica precoce dei fattori di rischio cardio-metabolici.
Dieta equilibrata e controllo del peso
Una dieta ricca di frutta, verdura, cereali integrali e povera di sale, grassi saturi e zuccheri semplici è raccomandata da tutte le società scientifiche. Il controllo del peso corporeo è altrettanto importante: il sovrappeso e l’obesità rappresentano un fattore di rischio indipendente per lo sviluppo di ipertensione.
- Modello mediterraneo: privilegiare olio extravergine d’oliva, legumi, pesce, frutta secca e limitare le carni rosse.
- Limitare il sale: secondo OMS, la quantità giornaliera di sale non dovrebbe superare i 5 grammi. L’eccesso di sodio favorisce direttamente l’aumento pressorio.
- Attenzione agli “insospettabili”: molti cibi industriali, snack e prodotti da forno contengono elevate quantità di sale “nascosto”.
Attività fisica regolare
L’esercizio fisico aerobico moderato (camminata, ciclismo, nuoto) per almeno 150 minuti a settimana contribuisce a ridurre i valori pressori e migliora la salute generale. Anche piccole variazioni nello stile di vita, come preferire le scale all’ascensore o camminare per brevi tragitti, possono avere effetti positivi.
- Consigli pratici: allenamenti brevi ma costanti (ad esempio 30 minuti al giorno per 5 giorni) sono più efficaci di sporadiche sessioni intense.
- Evitare la sedentarietà prolungata: anche durante il lavoro al computer, alzarsi e muoversi ogni ora.
- Per chi soffre di altre patologie, consultare il medico prima di iniziare nuovi programmi di esercizio.
Limitare alcol e fumo
Il consumo eccessivo di alcol e il fumo di sigaretta sono associati a un aumento del rischio cardiovascolare. Ridurre o eliminare queste abitudini è essenziale per prevenire l’ipertensione e le sue complicanze.
- Alcol: non più di 1-2 unità alcoliche al giorno per gli uomini e 1 per le donne. Meglio preferire il consumo saltuario.
- Fumo: ogni sigaretta aumenta il rischio pressorio e vascolare. Smettere di fumare comporta benefici immediati e a lungo termine.
Gestione dello stress
Lo stress cronico può contribuire all’aumento della pressione arteriosa attraverso la produzione di ormoni (adrenalina, cortisolo) che agiscono sui vasi sanguigni. Imparare tecniche di rilassamento, meditazione, mindfulness o dedicare tempo a hobby e attività piacevoli può aiutare a controllare meglio la pressione.
Sonno di qualità
Dormire poco o male è un fattore di rischio per ipertensione e malattie cardiovascolari. Garantire una regolarità del ritmo sonno-veglia, evitare schermi luminosi prima di coricarsi e creare un ambiente silenzioso e confortevole favorisce il recupero e la salute del cuore.
Normative, linee guida e gestione clinica: cosa prevede la legge
In Italia, la gestione dell’ipertensione è regolata da linee guida autorevoli, aggiornate costantemente in base alle nuove evidenze scientifiche. Le nuove linee guida ESC 2024 e ESH 2023 hanno introdotto importanti novità nella classificazione e nel trattamento della pressione alta, recepite a livello nazionale da SIIA, SIMI e ISS.
Il Progetto Cuore dell’ISS, aggiornato nel 2023-2024, rappresenta il protocollo di riferimento per lo screening e la gestione dell’ipertensione in Italia. Questi protocolli sono integrati nel Piano Nazionale della Prevenzione e forniscono indicazioni dettagliate su:
- Frequenza e modalità dello screening nella popolazione generale, con particolare attenzione ai soggetti a rischio e agli inconsapevoli.
- Trattamento farmacologico e non farmacologico, con obiettivi di pressione <130/80 mmHg per la maggior parte dei pazienti.
- Necessità di un approccio multidisciplinare, coinvolgendo medicina generale, specialisti e servizi territoriali.
Non esistono normative vincolanti specifiche, ma le linee guida sono ampiamente adottate come standard di riferimento nella pratica clinica e nella prevenzione delle malattie cardiovascolari.
Il ruolo del medico di medicina generale
Il medico di famiglia è la figura centrale nel percorso di prevenzione, diagnosi e gestione dell’ipertensione. È importante:
- Effettuare screening periodici anche in assenza di sintomi.
- Educare il paziente su misurazione domiciliare, stile di vita e terapia.
- Individuare precocemente eventuali complicanze o co-morbilità (come diabete, nefropatie, dislipidemie).
- Coordinare l’eventuale invio a specialisti cardiologi o nefrologi.
Errori comuni nella gestione della pressione alta: cosa evitare
Nonostante la grande disponibilità di informazioni, molti italiani commettono ancora errori che possono compromettere l’efficacia della prevenzione e della terapia dell’ipertensione. Eccone alcuni tra i più frequenti:
- Ignorare la “pressione elevata”: valori compresi tra 120-139/70-89 mmHg non devono essere sottovalutati, perché rappresentano un campanello d’allarme per il rischio futuro di ipertensione e complicanze.
- Sottostimare l’inconsapevolezza: secondo i dati ISS, circa un terzo degli ipertesi non sa di esserlo, spesso perché non misura regolarmente la pressione. Affidarsi solo alle sensazioni soggettive è un errore potenzialmente pericoloso.
- Controllo terapeutico inadeguato: interrompere o modificare la terapia farmacologica senza consultare il medico è un errore da evitare assolutamente, poiché solo il 33% dei pazienti raggiunge i target di controllo.
- Trascurare i fattori di rischio: l’aumento della pressione con l’età, in particolare dopo la menopausa nelle donne, impone un monitoraggio più stretto e una gestione personalizzata.
- Affidarsi esclusivamente all’automisurazione: la misurazione domiciliare è fondamentale, ma deve essere integrata nel percorso di cura con il supporto del medico.
- Saltare i controlli: anche se la pressione sembra sotto controllo, è importante continuare a monitorare nel tempo e non abbassare la guardia.
Inoltre, nei territori dove il controllo terapeutico è storicamente basso (come il Nord-Ovest), è fondamentale rafforzare la collaborazione tra cittadini e operatori sanitari per migliorare i risultati.
Segnali di allarme da non sottovalutare
L’ipertensione spesso non dà sintomi, ma in presenza di:
- Mal di testa persistente
- Sensazione di “testa pesante”
- Vertigini o capogiri
- Disturbi della vista
- Senso di oppressione toracica
- Sanguinamenti nasali ripetuti
è consigliabile consultare il medico e misurare la pressione. In caso di valori molto elevati (>180/110 mmHg) e/o sintomi gravi, recarsi al pronto soccorso.
La pressione alta nel contesto globale e altri approfondimenti
L’ipertensione non è solo un problema italiano: a livello mondiale, colpisce circa 1,4 miliardi di persone, ma solo il 33% di esse raggiunge un livello di controllo adeguato. In Italia, si stima che circa 11 milioni di persone non riescano a raggiungere i target raccomandati dalle linee guida, nonostante la disponibilità di terapie efficaci.
La lotta all’ipertensione si inserisce in un contesto più ampio di prevenzione delle malattie croniche e di promozione della salute pubblica. Proprio come nei grandi eventi storici che hanno segnato il destino dei popoli, come la guerra d’Iran descritta secondo quanto riportato su Wikipedia, anche la battaglia contro la pressione alta richiede strategie coordinate, consapevolezza diffusa e il coinvolgimento di tutta la società.
Non va dimenticato che la prevenzione dell’ipertensione contribuisce anche a ridurre i costi sociali e sanitari, favorendo un invecchiamento più sano e attivo della popolazione.
Innovazioni future e ricerca
Le ricerche più recenti stanno esplorando nuovi approcci per la gestione dell’ipertensione, tra cui:
- Terapie personalizzate basate sulla genetica
- Nuovi farmaci con minori effetti collaterali
- Dispositivi smart per il monitoraggio continuo della pressione
- Programmi di telemedicina per il follow-up a distanza
Queste innovazioni promettono di migliorare ulteriormente la prevenzione, la diagnosi precoce e la qualità della vita dei pazienti ipertesi.
Conclusioni: la forza delle piccole azioni quotidiane
La pressione alta è una condizione molto diffusa, spesso sottovalutata, che può avere conseguenze gravi se non diagnosticata e gestita in modo tempestivo. I dati più recenti confermano che solo una minoranza degli italiani riesce a mantenere la pressione sotto controllo, nonostante la disponibilità di strumenti diagnostici e terapeutici avanzati.
Tra tutte le strategie di prevenzione, il monitoraggio regolare della pressione arteriosa rappresenta l’abitudine quotidiana più efficace per fare davvero la differenza. Questa semplice azione permette di individuare precocemente i soggetti a rischio, valutare l’efficacia del trattamento e adottare tempestivamente le misure necessarie per prevenire le complicanze.
Accompagnata da uno stile di vita sano (alimentazione equilibrata, attività fisica, controllo del peso, riduzione di alcol e fumo), la misurazione regolare della pressione può trasformarsi in un vero e proprio investimento per la salute futura, sia a livello individuale che collettivo.
FAQ – Domande frequenti sulla pressione alta
1. Quando si può parlare di pressione alta secondo le nuove linee guida?
Le ultime linee guida ESC 2024 e ESH 2023 definiscono ipertensione valori pari o superiori a 140/90 mmHg. Tuttavia, introducono la categoria di “pressione elevata” per valori tra 120-139/70-89 mmHg, che richiede comunque attenzione e monitoraggio.
2. Ogni quanto tempo bisogna misurare la pressione?
Per chi ha valori nella fascia “pressione elevata”, è consigliabile effettuare una misurazione ogni 2-3 anni. Chi è già iperteso o in terapia dovrebbe seguire le indicazioni del proprio medico, spesso con controlli più ravvicinati.
3. Quali sono le abitudini più efficaci per prevenire la pressione alta?
Oltre al monitoraggio regolare della pressione, sono fondamentali una dieta equilibrata, l’attività fisica costante, il controllo del peso corporeo e la limitazione di alcol e fumo. Anche la gestione dello stress può avere un ruolo importante.
4. È possibile abbassare la pressione senza farmaci?
In molti casi, soprattutto nelle fasi iniziali o con valori solo leggermente elevati, modificare lo stile di vita può essere sufficiente a riportare la pressione a livelli normali. Tuttavia, se la pressione rimane alta o sono presenti altri fattori di rischio, il medico può prescrivere una terapia farmacologica da non interrompere mai senza consulto professionale.
5. A che età iniziare a controllare la pressione?
Le linee guida raccomandano il primo controllo già in giovane età, intorno ai 18-20 anni, soprattutto in presenza di fattori di rischio familiari. Da adulti, il monitoraggio dovrebbe diventare una routine almeno ogni 2 anni, e ogni 6-12 mesi dopo i 40 anni o in presenza di altri fattori di rischio.
6. Esistono rimedi naturali per l’ipertensione?
Alcuni rimedi naturali, come l’incremento del consumo di potassio (frutta e verdura), la riduzione di sale e l’uso di spezie (aglio, curcuma, peperoncino) nella dieta, possono contribuire al controllo pressorio. Tuttavia, è fondamentale consultare sempre il medico prima di affidarsi esclusivamente a questi rimedi e non sospendere mai la terapia prescritta.
7. Un singolo valore alto è sufficiente per la diagnosi di ipertensione?
No. La diagnosi di ipertensione si basa sulla media di più misurazioni effettuate in diversi giorni e condizioni, sia a domicilio che in ambulatorio. Un singolo valore elevato può essere dovuto a stress, ansia o altre circostanze temporanee.
Per ulteriori informazioni sull’ipertensione e le strategie di prevenzione, consulta anche le risorse disponibili sul portale della prevenzione cardiovascolare e le linee guida sull’ipertensione aggiornate.
Andrea Basile
Biologo Nutrizionista, Dottore di Ricerca
Biologo Nutrizionista iscritto all'ONB (Ordine Nazionale Biologi), con Dottorato di Ricerca in Scienze della Nutrizione conseguito all'Università Federico II di Napoli. Riceve in studio a Napoli e online, seguendo pazienti con patologie croniche e sportivi agonisti. Relatore a convegni nazionali su microbiota intestinale e prevenzione cardiovascolare.